Allergies : Réaction, hypersensibilité, facteurs
18 Octobre 2022, par l'équipe Labtoo
Tout le monde devenir allergique au cours de sa vie. La condition peut persister et s'aggraver, ou disparaître complètement. Au cours des dernières décennies, on a observé une apparition croissante des allergies et des troubles atopiques, tels que l'asthme, la dermatite et la rhinite.
Réactions allergiques
Une réaction allergique est une réaction de notre corps face à la dégranulation des basophiles et des mastocytes, qui libère des médiateurs induisant une inflammation prolongée, provoquant des démangeaisons. Il est important de noter qu'en général, une réaction allergique ne concerne que la partie du corps qui est entrée en contact direct avec l'allergène. Cependant, dans certains cas, d'autres parties du corps, non exposées à l'allergène, sont touchées. Il s'agit alors d'une réaction anaphylactique. À ce stade, le système cardiovasculaire, les voies respiratoires et le tube digestif sont touchés, ce qui entraîne des démangeaisons, des gonflements, des maux de ventre, des nausées et des vomissements.
Les différents types d'allergies
Les allergies sont une hypersensibilité de l'organisme à des substances, généralement inoffensives et présentes dans l'environnement. Il existe 4 types différents d'hypersensibilités. Les types I à III sont médiés par les anticorps, ce qui signifie qu'un anticorps spécifique reconnaît un allergène, induisant une réponse immunitaire. La plupart des allergies entrent dans la catégorie des hypersensibilités de type I. Mais pour que les symptômes apparaissent, il faut une première étape appelée sensibilisation.
Hypersensibilité de TYPE I
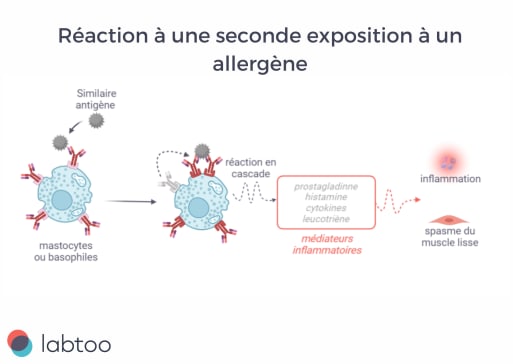
Connues sous le nom d'hypersensibilité immédiate ou hypersensibilité médiée par les IgE, elles se manifestent généralement 1 heure après exposition. Lorsque l'antigène se lie aux anticorps IgE sur les mastocytes et les basophiles, il déclenche la libération de médiateurs (histamine, prostaglandines, cytokines...) qui peuvent augmenter la perméabilité capillaire, la vasodilatation, voire provoquer des spasmes des muscles lisses. L'hypersensibilisation de type I est le type d'allergie le plus courant.
L'immunoglobuline E est un type d'anticorps que l'on ne trouve que chez les mammifères. Son évolution à permis d'aider la réponse immunitaire adaptative contre les infections parasitaires, présentent dans certaines partie du monde. Cependant, cette protection n'est pas nécessaire partout et peut causer des complications. De plus, les plasmocytes, qui sont responsables de la production d'anticorps (IgE), sont des cellules endurantes et résistantes qui sont généralement localisés dans la moelle osseuse ou les tissus inflammatoires, où ils ne peuvent pas être facilement ciblés par une intervention thérapeutique.
Hypersensibilité de TYPE II
La formation d'un complexe anticorps-antigène mobilise les cellules impliquées dans la cytotoxicité à médiation cellulaire dépendante des anticorps : cellules natural killer, éosinophiles et macrophages. Il en résulte des lésions cellulaires et tissulaires.
Hypersensibilité de TYPE III
Ce type de réaction se développe 4 à 10 jours après l'exposition à l'antigène et peut devenir chronique. La réaction inflammatoire est le résultat de l'accumulation du complexe anticorps-antigène dans les vaisseaux ou les tissus, ce qui induit la sécrétion de médiateurs inflammatoires.
Hypersensibilité de TYPE IV
Il s'agit d'une réaction médiée par les lymphocytes T connue sous le nom d'hypersensibilité retardée. En effet, après la sensibilisation des lymphocytes T, lors de la première exposition, l'exposition continue et la réexposition à l'antigène activent les lymphocytes T. Par effet toxique direct ou par la libération de cytokines qui activent les éosinophiles, les monocytes et les macrophages, les neutrophiles ou les cellules tueuses naturelles, les cellules T endommagent les tissus des organes.
Sensibilisation aux hypersensibilités de type I, II et III
Une réaction allergique est une réponse immunitaire inappropriée à un antigène inoffensif. Elle nécessite une sensibilisation initiale à un antigène spécifique. L'exposition ultérieure au même antigène peut alors entraîner des réactions pathologiques médiées par les immunoglobulines (anticorps), les mastocytes et les basophiles.
La sensibilisation allergique est le résultat d'une interaction complexe entre l'allergène et l'hôte dans un contexte environnemental donné. C'est la première étape qui se déroule, incognito, dans l'organisme. Pendant cette période, aucun symptôme n'est perçu mais, à l'intérieur, un enchaînement de réactions se produit..
Un peu plus en profondeur...
L'interaction entre un allergène et une cellule épithéliale déclenche la production de cytokines, engendrant une réponse cellulaire innée.
L'activation de la réponse cellulaire innée entraîne une série d'activations et de sécrétions de différents types de cytokines. Leur objectif principal est le conditionnement des cellules dendritiques et des cellules T pour modifier la nature de leur réponse immunitaire. Par conséquent, les cellules T se différencient en un spectre plus complexe de différentes cellules T auxiliaires qui, ensemble, dirigent ou contrôlent différents aspects de l'inflammation allergique.
Les différents signaux stimulants provenant des cellules dendritiques vont ensuite déterminer quelle immunoglobuline les cellules B produisent (IgE. pour le type I, IgG pour le type III...)
La création des immunoglobulines spécifiques de l'allergène se déroule au cours de la réponse immunitaire adaptative. Les cellules B sont sensibilisées à l'allergène et produisent des immunoglobulines spécifiques à l'allergène.
Les immunoglobulines spécifiques de l'allergène se lient aux mastocytes et aux basophiles, situés dans la circulation sanguine et la peau ou dans les tissus muqueux comme les voies respiratoires et le tractus gastro-intestinal.
Au cours de la deuxième exposition, les mastocytes et les basophiles, avec l'aide des l'anticorps spécifique, reconnaissent l'allergène comme une menace et déclenchent une réponse immunitaire. C'est cette réponse qui est à l'origine des symptômes sévères.
Facteurs aggravant des allergies
Des facteurs environnementaux distincts, mais aussi génétiques, influencent le risque de développer une sensibilisation aux IgE spécifiques des allergènes.
Facteurs génétiques
Un trouble atopique fait référence à la prédisposition génétique à développer des maladies liées aux allergies, caractérisées par une réponse immunitaire exagérée aux allergènes environnementaux, favorisant la production d'immunoglobuline E. Les maladies les plus fréquentes associées à l'atopie sont l'asthme, la dermatite, les allergies alimentaires ou la rhinite. Les troubles atopiques n'affectent pas seulement l'état physique et psychologique du patient, mais peuvent évoluer vers des pathologies mettant en jeu le pronostic vital.
Facteurs environnementaux
Généralement, la résistance aux réactions allergiques se construit pendant l'enfance, lors de l'exposition aux endotoxines et aux infections bactériennes et virales. Cependant, l'administration précoce d'antibiotiques réduit l'exposition, ce qui peut entraîner une augmentation des troubles allergiques. D'autres facteurs contribuent également au développement des allergies, notamment l'exposition et la sensibilisation chroniques aux allergènes, l'alimentation et les polluants environnementaux.
Source :
https://ctajournal.biomedcentral.com/articles/10.1186/2045-7022-4-12